7月的三明正处于高温季节,行走在街道上,热气涌出。坡路与平路横纵交错在这座闽西北的山区城市里。身材消瘦、皮肤黝黑的魏成文气喘吁吁地推开了沙县区总医院血透室的大门。他是整个血透室里最后一个到的,他熟练地躺上病床露出上臂,等待着护士将血透机的管路插入他的手臂里。
这一套流程对于尿毒症患者魏成文来说再熟悉不过,一周三次,他要不间断地前往医院进行血液透析,而全年的血透总费用达到了近六万元。
在过去,一年的血透费用对于魏成文这样的患者而言像是关不上的水龙头,短短几年时间就能榨干一个普通家庭的积蓄。近九年来,三明市尿毒症患者的医保报销费用逐年上升,2018年起,沙县总医院的尿毒症报销比例达到了95%,这对魏成文们而言,像是生命有了源源不断的希望。
在三明,改变的不只是患者的医保报销比例。2012年,三明自发开展了一场医疗改革,率先对虚高药价、过度诊疗等问题开炮,此后,三明通过医药、医疗、医保的“三医联动”,建立起跨部门协同、权责清晰的行政管理体制,打破了公立医院“以药养医”的局面。这场被称为是“中等生交出满意答卷”的医疗改革,在破解公众“看病难、看病贵”方面取得明显成效,实现了医院、医生、患者、医保基金的多方共赢。
9年间,国务院先后5次对三明市公立医院综合改革成效给予肯定。2021年7月,国务院办公厅印发《深化医药卫生体制改革2021年重点工作任务》,其中第一条即提出“进一步推广三明市医改经验,加快推进医疗、医保、医药联动改革”。
血透患者的账本
早上七点半,沙县街道上的空气还透着静谧的微凉,沙县区总医院五楼的血透室,39台血透机已经开始了运转,机器的哗哗声填满了血透室的每个角落。
今年50岁的魏成文原本在沙县当地开着一家沙县小吃店, 7年前确诊尿毒症后,他将店门关闭,生活成了奔走于家和医院的两点一线。

7月16日,沙县区总医院血透室的患者躺在病床上做透析。新京报记者 周思雅 摄
“没有医保报销的时候不敢得这个病啊,”躺在病床上的魏成文自我调侃,他说那个时候,他看病主要是靠亲戚们的资助。
医改开始后,魏成文明显感到了压力越来越小,在魏成文的收费票据上,一次血液透析的治疗费是366元,而在自付比例一栏中,显示为零元。一次血液透析滤过的治疗费是618元,自费部分则为30元。
一天中,血透室的39台血透机按早中晚三班的作息要运转三次,一次4个小时,而每台血透机都对应着一名患者,血透室的护士台上,A3大小的纸张正反面密密麻麻地列着两百多位患者的姓名。
66岁的农民郑义清是低保户,2009年,他被诊断出尿毒症,一年下来做血透加上药品要花费六七万,他干农活攒下来的一点积蓄很快就耗尽了,向亲朋借钱,“借得他们看到我就怕。”
郑义清算了一笔账,以前也有过医保报销,但早年只能报销五千块。2012年医改以后,能报销的额度每年都在增加,从七八年前一年自费一万多到近三四年每年只需要一千多。郑义清说,没有医保报销,自己早已经走上穷途末路。
令护士长叶木华印象深刻的是,医院曾在2005年收治过一位女尿毒症患者,仅仅三年时间,这位患者就因做透析花光了家里的存款。担心给家里人的负担过重,患者曾跳河轻生未果。医改施行后,她的透析费用大部分可以报销了,得以又通过透析维持了15年的生命。叶木华说,这位患者去世前抱上了孙子,可以说是夙愿得偿。
从高药价开刀
魏成文、郑义清们自付费用下降的背后,是三明进行了9年的医疗改革。
据三明市医保局资料,2010年,三明市城镇职工医保统筹基金收不抵支1.44亿元,到了2011年,亏损数额上升到2.08亿元,而同年,三明市城镇职工医保亏欠了全市22家公立医院医药费1748.64万元。
不仅如此,2011年,三明市公立医院和基层卫生机构医药收入中个人自付费用占比超过一半,看病贵成了普遍现象。
在巨大的财政亏空压力下,三明启动了一场自发性的医改。
2012年1月,三明政府把涉及“三医”(医药、医保、医疗)的主要职能部门归口时任副市长詹积富管理,并成立了三明市深化医药体制改革领导小组,成员单位包括发改委、财政、人社、卫生、药监等15个部门。
新成立的医改领导小组很快将矛头指向了有巨大水分的药品上。三明医改资料显示,改革前,药品耗材折扣、加成是医院收入的主要来源,药品收入、检查检验收入又是科室收入主要来源,而医生收入又与科室收入钩挂,动辄开“大检查” 、“大处方”的现象普遍存在,患者负担沉重。

7月15日,沙县区总医院医保服务站前,患者在咨询医保问题。新京报记者 周思雅 摄
2012年2月,三明医改领导小组列出了129种药品,对这129个营养性、辅助性药品进行重点监控。沙县区总医院副院长林裔丰记得,当时这些药品的价格动辄几百上千,而在治疗上却只发挥着辅助性功能。列入重点监控后,医生每开一次这些监控内的药品,处方都需要层层上报审批,“医生要向药剂科提审批,药剂科向分管药品的副院长提审批,副院长还要向院长提审批,这样一个复杂的流程下来,这些药品的处方量就大大减少了。”
与此同时,“大处方”也逐渐得到控制,根据三明市医保局数据,监控仅实施一个月后,全市药品支出就减少了1673万元,而在全年范围内,就为医保基金节约下了近2亿元。
林裔丰介绍,在医改前,医院购买药品都是和医药代表对接,药品从出厂到医院中间需要经历好几个环节,而经手的这几个环节往往存在巨大的利益空间。“从(药品)出厂到华东片区、华南片区总代理,再到福建省总代理,再到三明总代理,分了这么四五个层级,每个层级都‘雁过拔毛’。一盒阿莫西林的出厂价格5块钱,到我们这边的时候可能就三十块。把中间环节的水分挤掉以后,相对医保基金可用的量就增加了。”
三明市深化医药体制改革领导小组秘书处副主任刘鹃介绍,在医改初期,药品在全国各地的销售价格都不同且不透明,三明想要压低药价并不简单。“因为三明的人口也不是特别多,三明所有医院加起来所需的采购量都比较少,可能只有全国的千分之一,筹码和话语权不够。所以在改革前,很多医药企业就放弃了三明市场。”
在这样的压力下,三明发起了一项名为“三明联盟”的药品耗材联合采购行动,从原来三明市内各个医疗机构各自采购变成了三明市统一采购,并联合了其他省份的城市进行联合采购。林裔丰表示,联盟统一集采,作为一个大的机构去组织招标和选中厂家,采购量变大以后,联盟就有筹码去谈判压低药品的价格。
刘鹃介绍,在联采过程中,三明还实施了“两票制”,即从生产企业到商品配送企业一个发票,商品配送企业到医疗机构再一个发票,在药品流通环节上加强了管理,以此管控流通环节中可能出现的药品涨价问题。
沙县区总医院药价科科长朱良告诉记者,医改后,医院的药品全部从市里的采购平台采购,医院不再直接对接医药代理商。“我们只需要把临床所需的药品清单提交到市里的采购平台,其他的采购环节都由市里来统一完成,在药品的运输和管理上更为规范。”
在沙县区总医院的药库管理系统里,记者看到,一款名为“洛贝林注射液”的药品经过联合采购后,在同厂家同规格的条件下价格从92.2元降到了27.3元。据三明医改资料显示,“三明联盟”自成立至今,成员已经涵盖了16个省、26个地级市和4个国家医改示范县,而按约定采购量计算,每年节约药品费用约1.24亿元,其中药品单品价格最大降幅达91.63%。
被“盘活”的医保基金
在三明医改中,一项大的举措,就是在全国率先成立了医保局。
刘鹃介绍,在医改前,城镇职工和城镇居民医保由人社部门管理,新农合由卫生部门管理;操作方面,发改委定价,卫计委招标采购,人社部管医保目录。仅仅是医疗服务价格这一项内容的调整,就需要多个部门辗转协调,“当时医保的管理是很碎片化的,呈现一种九龙治水的局面”。
2013年6月,三明市将城镇职工医保、居民医保、新农合三类医保经办机构整合成医疗保障基金管理中心。2016年7月10日,三明市进一步成立医疗保障管理局,成为全国范围内首家将城镇职工和城镇居民基本医疗保险、新型农村合作医疗进行整合管理的医保局,“包括2018年国家医保局的设立,也是参照了三明市医保局的职责和功能。”刘鹃说。
三明医改资料显示,经过压减药价虚高水分、规范医疗行为,推动药品、耗材“量”“价”齐降,再加上历年医保基金结余,医保部门分析有足够空间进行医疗服务价格调整。

7月16日,各地的医改学习团队在沙县区总医院学习三明医改经验。新京报记者 周思雅 摄
而在调整医疗服务价格的同时,上涨的医疗服务费用也被纳入了医保报销范畴。沙县区总医院医保科科长张燕告诉记者,医改前,即便是7块钱的诊疗费也需要病人自费承担,能报销的比例非常低。改革后,医院的诊疗费分为四个档位,住院医师为18元,主治医师为25元,副主任医师和主任医师则分别是35元和45元,而医保统一报销18元,“这样也促进了分级诊疗,报销标准统一,病人就不会一窝蜂挤到主任医师或是副主任医师那儿造成资源拥挤。”
张燕介绍,门诊设立了特殊病种报销的收付费制度,即根据不同病种设置补偿比例和总费用报销封顶线,并根据当地医疗情况进行动态调整,城镇职工医保的特殊病种起付线均为在职600元、退休500元。“像是沙县当地尿毒症患者比例偏高,政策会适当进行调整。”2018年2月开始,尿毒症门诊透析和恶性肿瘤化疗与放疗等4个特殊病种的年度报销封顶线设置为30万元,其中尿毒症报销比例调整为95%,血液透析项目单次400元以内进行全额补助。
而其他特殊病种如高血压、糖尿病等,城镇职工可按90%的报销比例报销,封顶线分别为3000元和5000元。而非特殊病种的普通门诊,则按城镇职工年度起付线1000元的标准,封顶线3000元,一级医院和二级以上医院补偿比例分别为90%和70%。而城乡居民在基层定点医疗机构不设起付线,政策范围内费用补偿比例为60%。
此外,据三明市卫健委数据统计,三明市城乡居民住院的个人平均自费费用从2011年的2194元下降到2020年的1712元,自付比从53.75%下降到29.47%。
“通过我们这几年的改革,医保资金有所结余,在这种情况下,我们可以通过报销比例大幅度升高,让百姓承担得起看病压力。”沙县区总医院院长谢显金说。
而在医保基金的支付上,三明医改资料显示,三明市医保局选择了打包支付的方法,即“总额包干、超支不补、结余留用”,在每年年初将一定数额的医保基金打包给各个医疗机构,由医疗机构自主管理,年底结余部分可作为医院的医务性收入。
“过去医保和医院的关系就像是猫抓老鼠,”谢显金说,“医院想尽方法套取医保基金,像是小病大养、挂床体检各种形式,很多医院都会这么做。”而在医保基金打包支付后,医院和医保有了共同的目标:管好医保基金,“打包支付以后,结余部分归我们,超支的就得我们自己贴补,作为院方就有动力管理好医保基金。”刘鹃提到,在医保基金的使用上,由三明市医保局进行统一监管结算,并根据每年医疗情况动态调整医保基金打包数额。
三明市卫健委数据显示,自2012年三明医改拉开序幕后,除去2020年受新冠病毒疫情影响职工医保基金征收减半,年末亏损0.24亿外,其余8年的职工医保基金统筹部分均有盈余,其中,2017年达到最高结余1.7亿元。
沙县区总医院的改革蜕变
作为三明医改的先行试点,沙县区总医院由原沙县医院和沙县中医医院于2017年6月联合组建,下辖12个基层分院,延伸村卫生所128个,是一家二甲医院。坐落在沙县区中心地带的沙县区总医院墙面上积落着深浅不一的灰痕,与周边建筑相比,13层楼高的建筑仍显得气派。
在沙县区总医院老员工叶木华看来,医改前后变化最大的,是病人数的增加。
叶木华记得,2002年,自己来到沙县医院工作时,医院仅有一台血透机、两个病人,血透室也只是一个房间大小。2012年是叶木华记忆中的分水岭,那年医院搬了新址,此后9年间,血透机的数量不断增加,医院也扩建出能容纳下39台机子的血透室,“三甲医院平均拥有的血透机数量也只在30台左右。”
医疗设施升级的直接裨益是方便了患者。相比最初的两名患者,现在血透室一共有203名患者。叶木华说,过去患者要做透析都要到省会城市的大医院,“现在在家门口的医院就能完成日常透析,乡下的病人乘早间的班车来医院,下午就可以回家。”
叶木华的收入也在悄然发生变化。她记得,2002年,自己刚到沙县医院的血透科当护士时,到手的工资是一个月300元,而那时打坏一根体温计就要扣费2元。
2010年前后,她考上医院编制,到手工资一个月一千元左右。现今,她的平均年薪到了十万元左右。“把五险一金扣掉以后,第二年年初还会补发上一年的绩效,平摊到每个月相当于一个月到手能有八九千的工资。”
叶木华的同事、精神科医生乐少忠记得,2012年之前,作为住院医师,他每月的基本工资加奖金大概在三四千元之间。
乐少忠说,彼时,医生在看病开药上有“补助”,以此获得灰色收入几乎是行业潜规则,“所以在开药上有很多不规范行为。”

7月15日,三明市沙县区总医院。新京报记者 周思雅 摄
而医改后,三明的药品统一实施了“零差率”,即医院不能再在药品的生产、配送成本上增收费用,医生的这部分灰色收入被斩断了。诊疗费却在逐步增加,乐少忠说,自己的诊疗费从7块钱涨到了35块钱,工资组成从原先基本工资加奖金变为了基本工资加绩效,绩效取决于工分、职称和院部特定指标,去年一年,作为副主任医师的他拿到了二十五万元左右的年薪。
“如果你的收入很低,在别人的诱惑下,你就可能会犯错误。就像饿肚子的人看到一笼的包子在那,你会不会想拿一个包子来啃一下填饱肚子?”沙县区总医院院长谢显金这样形容医疗改革前的医院氛围。“医院收入没有含金量,医生就有利益的驱动去开贵的药品,从中获得回扣。”
谢显金介绍,通过降低药价和调高医疗服务价格,既让药品脱离商品属性回归治病的功能,又能让医疗人员的工作价值得到体现,“医生不再像过去一样需要通过卖药来获利,通过提高诊疗费等医疗服务费用和采用工分制的绩效方法,医生的收入不再和医院的药品收入和检查收入挂钩。”谢显金表示,这样既可以让医生通过提供医疗服务实现职业价值,又避免了大处方、大检查的现象,避免了不规范的医疗行为。
据三明市卫健委数据统计,2013-2020年,三明市县级及以上公立医院人均工资待遇年增长率为9.18%,在岗职工平均年薪从2011年的4.22万上涨到2020年的13.37万,而22家公立医院人员支出占医院业务支出的比例由改革前2011年的25.15%提高到2020年的45.98%。
作为三明医改的先行试点,沙县区总医院还承担着一项特殊的责任:医共体。谢显金介绍,过去沙县医院、沙县中医院及乡镇12个基层分院都是独立营业,属于竞争关系。医改后,这些医疗机构被整合成一个医共体,所有事务由总医院统一管理,不仅达到了资源的共享,还达到了医疗资源下沉到各个乡镇的目的。
医改中的博弈
三明医改也曾遭受过阻力。
林裔丰记得,医改之初,药品降价幅度比较高,不少患者认为“便宜没好货”,质疑医院为了节约成本为患者开便宜的处方。“在联合采购过后,老百姓(603883,股吧)原来习惯的药或者是厂家变了,他们就认为这个药品的效果达不到他的预期。”林裔丰说,医药流通环节中的医药代表也在其中推波助澜,“他们希望政府执行不了采购,自己就有生意可做。这也是医改中的博弈。”
除此之外,也有医生曾反映,在临床用药上,虽然药品的价格降低,但药品的疗效还有待临床试验考证。而在药品的类型选择上,有很多药品因为谈判失败,并没有出现在医院的采购目录上。
刘鹃说,三明在改革过程中一度成为一座“孤岛”,不少医药企业会绕开三明,甚至向三明市场提供较差的药品。而在她看来三明医改能顺利进行至今的关键在于,政府进行医疗改革的决心。
“为什么三明这样一个‘中等生’能交出这样一份答卷?我觉得最重要的是政府真心想要进行改革,各部门间大家都有共同的目标来实施管理。”
詹积富在谈起改革初衷时曾提到,三明处于山区,财政收入在全省中本就较少,医保亏空后财政难以弥补资金缺口,故这场自发的三明医改有其现实压力。主持医改前,詹积富曾在三明市及福建省药品监督管理局任职,做过省级平台的药品招标,他知道,医改意味着医药代表们的利益受损,而在改革过程中,风险和阻力也远远大于改革团队的预估。
2021年7月,国务院办公厅印发《深化医药卫生体制改革2021年重点工作任务》,其中第一条即提出“进一步推广三明市医改经验,加快推进医疗、医保、医药联动改革”。7月8日,国务院医改领导小组秘书处副主任李斌在国务院政策例行吹风会上指出,福建省三明市以公立医院综合改革为切入点,为全国深化医改树立了样板。
三明医改资料指出,三明医改的措施中,行政管理体制是最根本性的,建立跨部门协同、权责清晰、高效运转的行政管理体制,是推动“三医联动”,实现医疗、医保、医药融合高质量发展的基本条件;而药品耗材等卫生资源供应保障改革是其他改革的基础,能够为其他方面改革提供空间。
新京报记者 周思雅 编辑 胡杰 校对 李世辉

 相关文章
相关文章




 精彩导读
精彩导读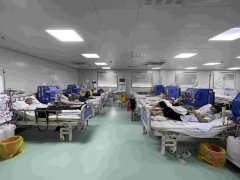





 热门资讯
热门资讯 关注我们
关注我们
